¿Qué es
importante prevenir?
Algunos
problemas, como la ambliopía, pueden tratarse en bebés y niños pequeños pero
son irreversibles una vez el niño crece.
Por eso, ante
cualquiera de los siguientes síntomas es aconsejable realizar una revisión
completa por parte de un especialista en oftalmología pediátrica:
Bajo
rendimiento escolar
Falta de
atención y concentración
Evita
actividades como leer, pintar, dibujar o juegos que requieren enfocar de cerca
Posiciones no
naturales de la cabeza (ladea la cabeza para enfocar)
Dificultad
para distinguir los colores
Molestia
frente a la luz
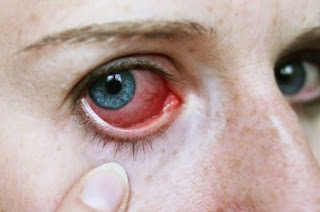
Enrojecimiento
de los ojos
Manchas blanquecinas
en la zona de la pupila
Una buena
visión es esencial para el desarrollo físico y mental de un niño, de esto
dependerá su éxito académico y su bienestar general.
El sistema
visual de los bebés y niños pequeños no está completamente desarrollado y
requieren información de ambos ojos para que la visión se desarrolle
correctamente en el cerebro.
Cuando los
ojos de un niño no envían imágenes claras al cerebro, su visión puede verse
limitada y es posible que no pueda corregirse más adelante en la vida.
Pero si los
problemas se detectan de manera precoz, suele ser posible tratarlos de manera
efectiva.
Revisión recién nacido
Examen ocular a fondo
Prueba de reflejo rojo
Es importante examinar los ojos de un recién nacido y realizar una
prueba de reflejo rojo (indicador básico de que los ojos están bien), así como
examinar a fondo cualquier recién nacido prematuro o que corra riesgo de sufrir
otros problemas oculares por historial familiar de trastornos de la visión
graves en la infancia o por señales de anomalías.
Revisión
Bebés de 6 a 12 meses
Es necesario realizar un segundo examen ocular en niños con buena salud
entre los seis meses y el primer año de vida.
Niños de 1 a 2 años
Se puede realizar un test para valorar sus habilidades visuales en edad
preverbal y se valorará el alineamiento ocular.
En caso de que los ojos del niño estén desalineados, tengan ambliopía o
errores de refracción, deberá someterse a una revisión para iniciar un
tratamiento lo antes posible.
Entre los 3 y 4 años
Evaluar alineación de los ojos con optotipo
Examen fotométrico de agudeza visual
A partir de los tres años y antes de los cuatro, hay que evaluar la
visión del niño y la alineación de sus ojos, junto con la agudeza visual
mediante un optotipo una vez el niño pueda cooperar.
Los exámenes fotométricos son otra manera de comprobar la agudeza
visual sin necesidad que el niño coopere y conseguimos determinar también si un
niño puede enfocar de lejos, de cerca y a una distancia intermedia.
Revisiones periódicas desde los 4 años hasta la adolescencia
Cuando el niño empiece la escuela, o en cualquier momento en el que
exista una sospecha de un posible problema ocular, es necesario realizar una
revisión, para detectar cualquier desalineación o problemas de refracción,
entre otros.
La hipermetropía es el defecto refractivo más común en esta franja de
edad, durante la que se debe corregir con el uso de gafas.
Información de… https://bit.ly/2Pv2cPI